Detección de Ganglio Centinela
1. RADIOFÁRMACO
-
Suspensión de nanocoloides de albúmina de 99mTc
- Mecanismo de acción: Difusión desde el espacio intersticial a través de capilares linfáticos hasta el primer escalón ganglionar, donde es fagocitada por células del sistema fagocítico mononuclear.
-
Tilmanocept (99mTc)
- Macromolécula con unidades de DTPA y manosa (≈7 nm).
- Mecanismo de acción: Unión específica a receptores de manosa (CD206) en macrófagos y células dendríticas de los ganglios linfáticos.
2. INDICACIONES
- Identificación del/los ganglio(s) centinela (primer escalón de drenaje linfático tumoral) para estadificación regional evitando linfadenectomías innecesarias.
Principales indicaciones:
- Cáncer de mama: Tumores infiltrantes T1–T3, cN0. Carcinoma in situ si mastectomía o alto riesgo (>3–5 cm, palpable, alto grado, comedonecrosis). Tras neoadyuvancia si negativización axilar.
-
Melanoma:
- Espesor > 4 mm (estadificación y control regional).
- Espesor intermedio (1–4 mm) para estadificación precisa.
- Espesor fino (< 0.8 mm) con factores de mal pronóstico (ulceración, tasa mitótica ≥1/mm²).
-
Tumores ginecológicos:
- Vulva: estadios Ib–II <4 cm y melanomas.
- Cérvix: estadios precoces (IA2, IB1, IIA1), especialmente tumores 2–4 cm.
-
Tumores urológicos:
- Próstata riesgo intermedio-alto con intención curativa.
- Pene sin ganglios inguinales palpables.
- En validación: cabeza y cuello, colon, tiroides, pulmón, endometrio, etc.
3. CONTRAINDICACIONES
- Ninguna absoluta.
- Lactancia: suspender 24 h tras administración.
- No recomendado si:
- Cirugía previa o RT (>50 Gy) en región linfática.
- Carcinoma inflamatorio.
- Axila positiva (N1) sin indicación de neoadyuvancia.
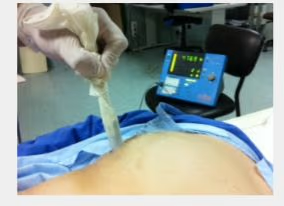
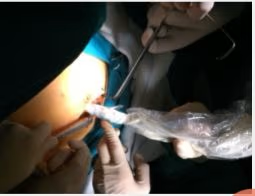
4. PROTOCOLO
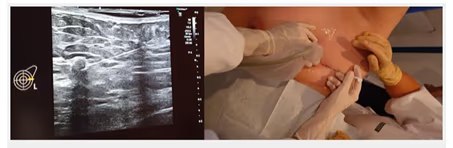
4.1 Preparación del paciente
- No requiere preparación específica.
- Retirar objetos metálicos.
- Micción previa en estudios pélvicos.
- Informar al paciente sobre variabilidad en visualización del GC.
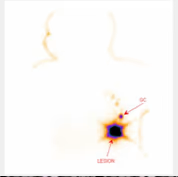
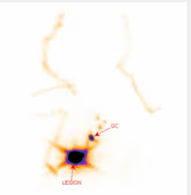
5. BIBLIOTECA DE IMÁGENES

Fig. 1: Melanoma lumbar con drenaje inguinal bilateral (GC bilateral y segundo escalón derecho).
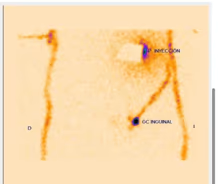
Fig. 2: Melanoma en tronco con drenaje único hacia ingle izquierda.
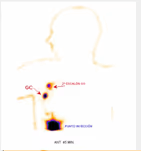
Fig. 3: Tumor mama derecha con drenaje axilar derecho y segundo escalón.

Fig. 4: Tumor vulvar con doble GC inguinal derecho.
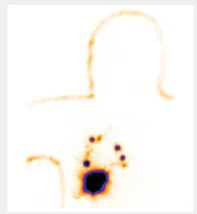
Fig. 5: Tumor mama derecha con drenaje axilar y hacia mamaria interna.
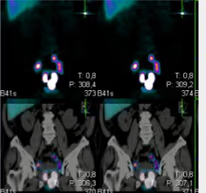
Fig. 6: SPECT y SPECT-TC en cáncer de próstata con drenaje ilíaco y obturatriz bilateral.
6. INFORMACIÓN AL CLÍNICO
- Datos administrativos y motivo de consulta.
- Antecedentes relevantes (cirugía, RT previa).
- Descripción del procedimiento (radiofármaco, actividad, vía).
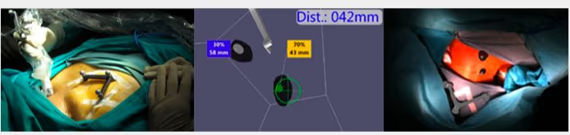
- Descripción de vías de drenaje, localización y contaje del GC y segundos escalones.
- Impresión diagnóstica (número y territorios de GC).
- Informe de localización intraoperatoria si procede.